むし歯の予防・シーラント
むし歯の予防ときくと、何を思い浮かべるでしょうか?
歯磨き、砂糖の摂取を減らす・なくす、フッ素のうがいやフッ素塗布、いろいろと浮かぶと思います。そのひとつに「シーラント」があります。
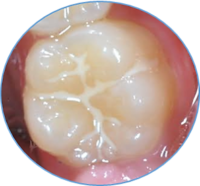
当院では主に定期健診で行われます。
虫歯の好発部位にシーラント材を填塞することで食渣やプラークなどの原因となるものから遮断して虫歯をつくることを防ぎます。ただ口腔内の環境と遮断を行う他に、材料内にフッ化物(フッ素)などを添加し、フッ素による歯質の強化、酸緩衝能の発現などからむし歯の活動性の低下効果が得られます。
好発部位には萌出直後の永久歯臼歯部の小窩裂溝、乳臼歯の小窩裂溝、下顎大臼歯の頬面溝、前歯部の盲孔があげられます。特に萌出途中の歯は虫歯への抵抗力が弱く、発生・進行しやすくなっています。
↓好発部位➀永久歯臼歯部の小窩裂溝と➁下顎大臼歯の頬面溝

また、大臼歯の小窩裂溝は乳歯とくらべて溝の深さが深い、かつ形も複雑なため、食渣が溝の中にたまりやすいです。
↓下図のように噛み合わせの部分の溝に沿って黒く変色していると、虫歯になっている可能性があります。
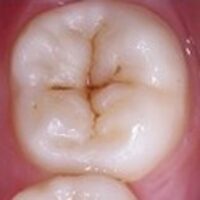
虫歯になっているとシーラントよりも治療になりますので、適応とはなりません。ですが、溝が黒くなっていても着色しているだけであったり、虫歯の一歩手前で削って治療する必要がないこともあります。残念ながらその鑑別は目視ではできません。歯医者でレントゲンを撮ったり、器具で触診することで鑑別が可能です。また、溝の深くに汚れが入り込んでしまった場合ご家庭の歯ブラシでは届かないため、専用の器具で溝の中まできれいにしてから、シーラントを行います。
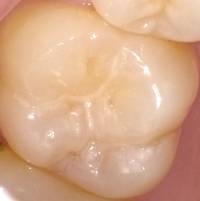
かみあわせの部分に適用するため、萌出がすすんでかみ合うようになるにつれて摩耗、脱離することがまれにあります。そのため、脱離していないか、脱離してさらに虫歯になっていないかも定期健診で確認します。
定期健診では、虫歯の早期発見、早期治療、虫歯の予防が何よりも大切だと思います。
歯医者は虫歯の治療をする場所だと思われている方、いまはべつに痛いところもないし虫歯もないから歯医者に行く必要はないと思われている方もいらっしゃるかと思います。
そんな方にこそ一度、歯医者での定期健診をおすすめします。
最後まで読んでいただきありがとうございました。
歯が痛い!!治療も大切ですが、そうならないための対策も必要です。
いいじま歯科クリニック 副院長の高瀬です。
みなさん、歯が痛くなった経験はありますでしょうか?
歯が痛いと言えば・・・「虫歯」と思いつく方も多いと思います。
もちろん虫歯で歯が痛くなるというのは一般的なことでもあります。
しかし、その他にも歯が痛くなる原因はたくさんあります。
挙げてみましょう!
「歯周病」「はぎしり」「くいしばり」「歯の根の病気」「歯が割れてしまう」・・・さまざまな要素があることが分かります。

歯の治療は一度治療すればその後痛みが絶対に出なくなるものではありません。同じようこともあります。
(例)虫歯の治療をしたのに痛みが出てきてしまう
・・・せっかく痛い思いをして治療したのにまた痛みが出てきてしまうのは嫌ですよね?これは誰にとっても嫌なことになります。
歯科医師は虫歯の治療を行う時は虫歯をすべて取り切って治療をすすめることを原則としています。ですが、虫歯の範囲が広くたとえすべての虫歯を取り去ったとはいえ歯の中にある神経の非常に近い場所まで削って治さなければならないことが多くあります。歯の神経は可能な限り残して治療した方が歯の持ちは良いとされています。
せっかく虫歯を取り切ったとしても神経へのダメージが大きくなっていた場合、後から痛みが出てしまうケースがあるのです。治療後すぐに出るケースもありますが、しばらく時間がたってから出てしまうケースもあります。ですので虫歯の治療をして治ったと思ったのにまた痛みが出ることがあるのです。
歯科医師はさまざまな方法で歯の神経を鎮静させたり、薬剤を使用したりしながら治療にあたります。最大限の努力をしても残念な結果を招いてしまうことがあるのです。また、このような状況になった時に使用できる材料の中で効果的であっても健康保険の適応とならない材料もあります。(自費診療のみで使用できる材料があります)少しでも歯の寿命を長くするためには保険適応外の材料を使って治療を行ってもらうことも効果的です。ただし、このような治療を行った場合、かぶせ物や詰め物についても保険適応となりませんので、治療費の最終的な総額などを良く歯科医師とご相談の上治療を受けられてください。保険適応外の材料を扱っていない歯科医院もありますので、治療に際しては通院されている医院でご確認ください。
このようなことにならないために
・・・歯が痛くなる前に早めの治療や予防をすることをお勧めします。
いいじま歯科クリニックでは早期発見のために定期検診、予防のための様々なプログラムを用意しております。より効果的に予防するためには口の中の環境を知ることが非常に大切です。人によってリスクは異なります。虫歯の菌が多い人もいれば、歯周病の菌が多い人もいます。また日ごろの食いしばりなどの習慣が原因となる場合もあります。歯の痛みの原因はさまざまです。いろんな角度から口の中を診ることで様々な病気の予防につながります。
そのためには「時間」が必要です。しっかりと検査を行い、より細かく調べることでひとり一人の問題点を見つけ出すのです。口の中の健康は体全体の健康に密接に関連しています。あなたの健康のために歯医者に時間をかけてみませんか?あとから治療が増えるなどして時間をたくさんかけるよりも、はじめに時間をかけてその後の時間を有効に使えるほうがより良い生活の質を担保できます。
いいじま歯科クリニックの検査の詳細に関しては、ホームページ(https://iijimadental.com/first/)でもご紹介しています。よろしければそちらもご覧ください。
今あなたのお口、あいていませんか?
「口腔機能発達不全症」という言葉聞いたことはありますか。
この言葉自体は聞きなじみ無いかもしれませんが、「お口ポカン」「指しゃぶり」「歯ぎしり」といった言葉は様々なところで耳にするのではないかと思います。
今これを読んでいるあなたもお口があきっぱなしになっていないでしょうか?お鼻で呼吸できていますか?
上に述べたような「お口の癖」が原因で食べる・話す・呼吸などの機能が十分に発達していない、もしくは正常な機能を獲得できていない状態が「口腔機能発達不全症」という疾患です。
この「口腔機能発達不全症」は2018年4月から保険診療に収載され、それにより保険診療内で機能訓練が必要なすべての子どもたちに機能訓練を進めることができるようになりました。
またその時は15歳未満が対象でしたが、2022年の歯科診療報酬改定の中で18歳未満に適応年齢が拡大されています。
加えて、小学校で虫歯にかかったことのある児童は年々減少してきていますが、口呼吸や歯列不正のある児童は増加傾向にあります。
以上のことから歯科医療の中で口腔機能改善に占める重要性が増してきていることがわかります。
ここで具体的にどのようなことを評価するのかご紹介したいと思います。
口腔機能評価項目は「食べる機能」、「話す機能」、「その他の機能」を評価し、
全部で17項目、原則として「食べる」「話す」のうち2項目以上が当てはまれば口腔機能発達不全症と診断されます。
また「離乳完了前」と「離乳完了後(18ヶ月以降)」に大きく分けられ、それぞれのチェックリストを使用して診断をしていきます。
離乳完了後の評価項目として以下の内容があげられます。
「食べる」機能発達不全として
咀嚼機能① 歯の萌出に遅れがある
②歯列不正がある
③痛みを伴うような虫歯がある
④強く噛み締められない
⑤咀嚼時間が長すぎるまたは短すぎる
⑥偏咀嚼がある
嚥下機能⑦離乳完了後なのに舌の突出が見られる
食行動⑧食事量にムラがある
「話す」機能発達不全として
構音機能⑨カ・サ・タ・ナ・ラ行で発語に障害がある
⑩口唇閉鎖不全がある
⑪口腔習癖がある→吸指癖、舌突出癖、弄舌癖、咬唇 癖、吸唇癖等
⑫舌小帯に異常がある
「その他」の機能発達不全として
栄養⑬極端な身長・体重の異常があるか
⑭口呼吸がある
⑮口蓋扁桃に肥大がある
⑯睡眠時いびきがある
⑰他にも、鼻咽腔閉鎖不全があるか、なかなか飲み込むことができない、食べこぼしが多い、話し方に問題がある等上記以外の問題点の問診
ではなぜこれらの口腔習癖が問題なのでしょうか。
それは口腔習癖があると歯列・咬合などに形態の問題が生じてしまいます。つまり歯列不正につながるということです。
例えば矯正治療を行っても、口腔習癖は後戻りの原因になってしまいます。
そして歯並びだけでなく、口呼吸は口腔内衛生環境が悪くなり、虫歯や歯周病のリスクも高くなることが言われています。
加齢とともに歯の欠損リスクや全身の健康リスクがドミノ式で高まってしまいます。
つまり小さいころからの口腔機能発達不全をできる限り早期に食い止めることが大切です。
唇は閉じて、鼻で呼吸し、舌はスポットポジションに、歯が軽く接触している状態が理想です。
ではどのように口腔習癖を改善していくか、どのようにトレーニングをしていくかは、別の機会にご紹介したいと思います。
これをきっかけに自分の口腔機能に興味をもっていただければと思います。
ぜひスタッフに相談してみてください。
若いからといって安心できない。侵襲性歯周炎とは!?
皆さんの中で「歯周病」という言葉を聞いたことがある方は多いのではないかと思います。歯周病は、今や国民病ともいわれています。
歯周病にはいくつか種類がありますが、その中に「侵襲性歯周炎」というものがあります。今回はこの侵襲性歯周炎について少しお話しをさせて頂きたいと思います。
侵襲性歯周炎とは主に若い人に多く見られる歯周病です。そのため、以前は若年者に見られる急速進行性の歯周炎を総括して「早期発症型歯周炎」と呼ばれていましたが、1999年にアメリカ歯周病学会(AAP)より新たに「侵襲性歯周炎」という診断名が付けられました。
侵襲性歯周炎には以下の特徴があります。
① 若年者に多く見られる
一般的に歯周病は年齢が高くなればなるほど、リスクが高くなります。年齢が上がるにつれて症状も進行しやすくなります。
しかし侵襲性歯周炎は、10歳~30歳代が多く、日本における侵襲性歯周炎の罹患率は難病センターの平成24年度の報告によると0.05~0.1%とされています。
② 歯周病が急速に進行する
一般的な歯周病は、全身疾患やプラーク(歯垢)の付着量に依存しており、プラーク中の歯周病菌の出す毒素によって緩徐な歯周組織破壊が起こります。
しかし侵襲性歯周炎の場合は、プラークの付着量が少なく、全身的に健康であるにも関らず、急速な歯周組織破壊が起こります。
侵襲性歯周炎は、上顎から下顎まで全体的に症状が現れる広範型と、前歯と6歳臼歯ともよばれる第一大臼歯に症状が限られる限局型の2種類に分類されますが、広範型、限局型どちらの場合も歯槽骨(歯を支えている骨)の吸収が顕著であることが特徴です。
③ 治療が難しい
侵襲性歯周炎はプラークの付着量とは関係なく病状が進行します。プラークや歯石の量は少ないのに歯周ポケットが深く、また歯槽骨の吸収が顕著であるため、一般的な歯周病治療では治療の効果が現れにくく、難治性の傾向を示します。
④ 特異的な歯周病菌が関与
侵襲性歯周炎に関与する細菌のなかに、特異性のある細菌が確認されています。それが、「A.a菌(アグレガチバクター・アクチノミセテムコミタンス菌)」と呼ばれる細菌です。A.a菌は侵襲性歯周炎の患者さんから高く検出され、健康な歯周組織を持つ方からはほとんど検出されません。
⑤ 家族が同じように発症する傾向がある
侵襲性歯周炎は遺伝的要因が関与しており、家族が同じように発症する(家族内集積)傾向があります。
このように、侵襲性歯周炎の発症や病状進行には、特異性のある細菌や遺伝的要因が関与していると考えられていますが、その詳細については未だ不明な点が多く、解明には至っていません。日本歯周病学会でも、日本人の侵襲性歯周炎の病態や治療法を確立していくため、全国の大学病院を中心として日本人の侵襲性歯周炎データベースの構築が積極的に行われています。また、岡山大学病院では医科歯科連携で対応する「侵襲性歯周炎センター」を開設したりと、現在侵襲性歯周炎の病態解析研究が盛んに行われています。
侵襲性歯周炎の治療において一番大切なことは早期発見・早期治療です。
治療方法は、一般的な慢性歯周炎と同じく「プラークコントロール」が主体となりますが、侵襲性歯周炎の場合は少量のプラークが残っているだけでも病状進行のリスクとなるため、抗菌薬を併用したうえで徹底したプラークコントロール(プラークや歯石の除去)や外科的に歯周ポケットを除去する処置、短間隔でのメインテナンスが大切になってきます。
若いから大丈夫と自己判断するのではなく、歯茎が腫れたり出血がある場合は必ず歯科医院で一度検査してもらいましょう。
いいじま歯科クリニックでは、初診の患者さんに対して、お口の状態とレントゲン写真から総合的に判断し、歯周病のリスクが高い方に対しては位相差顕微鏡による細菌検査(プラークを少量採取し、顕微鏡を通して歯周病菌の活動状態を把握する検査)を行うように推奨しています。
以前のブログにも書いてありますが、「歯周内科治療」も積極的に行っています。侵襲性歯周炎にとどまらず、歯周病の進行のリスクが高い方には歯周内科治療をおすすめしています。
歯周内科治療を受けられた場合、顕微鏡による細菌検査とは別に、PCR検査を実施し(コロナの検査とは違います)、より詳細に歯周病菌の種類の同定を行います。
その上で抗菌薬の全身投与を併用したプラークコントロールを行い、お口の中の細菌環境を整えることで歯周組織の状態を改善していく治療です。
歯周内科治療について、詳しくはこちら(https://iijimadental.com/2022/02/)をご覧下さい。
最後まで読んで頂き、ありがとうございました。
エナメル質形成不全
突然ですが、こちらの2枚の写真をごらんください。
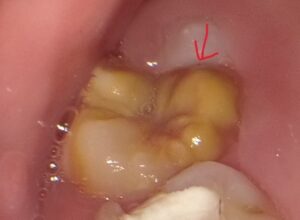
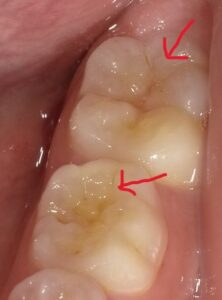
どちらも小学生のお子さんの歯です。
歯に色がついていて、2枚目の写真には穴にも見えるへこみがあることがお分かりいただけると思います。
これは「エナメル質形成不全」と呼ばれている疾患です。一見、虫歯にも見えますが虫歯ではありません。
エナメル質形成不全とは、歯の表面にある白くて硬いエナメル質がつくられる時期に障害があったことで起こる、歯の形成障害です。乳歯・永久歯どちらにも起こります。
上の写真のように1~2本の歯、もしくは全ての歯が①茶色、黄色く変色する、②歯の表面がくぼんでいる・穴があいていることが主な特徴です。
なぜこのような事態が起こるのか、先ほどお伝えしたようにエナメル質がつくられる時期に障害があったことで起こるとされています。
1~2本の部分的な歯に起こっている場合は、①幼少時に転んだ、ぶつけたなどの乳歯の外傷や、②乳歯の虫歯の進行により、感染が歯の中の神経、根の先まで広がり、炎症や膿が根の先にたまってしまったことがあげられます。どちらものちに生えてくる永久歯に生じます。
すべての歯にわたって形成不全がみられる場合は、①遺伝性のもの(8000~15000人に一人)、②妊娠中の母体の病気、服用薬、栄養不足によるもの、③お子さん自身のからだの病気や服用薬、栄養失調、④早産期出産などが挙げられますが、詳しいことはわかっていません。
エナメル質形成不全の歯は、正常に形成された歯と比べて抵抗力が弱いため虫歯になりやすく、その進行も速いといったリスクがあります。また、硬いエナメル質が正常な歯よりも少ないため破折しやすいです。
残念ながらエナメル質形成不全自体を治す方法はわかっていません。そのため、虫歯や歯の破折を防ぐことが治療方法としてあげられます。具体的には虫歯の予防のためのフッ化物(フッ素)塗布、歯科医院での定期健診を受診し長期的に経過をみてもらう、しみるなど症状が出るほどの大きい形成不全の場合は歯の詰め物やかぶせものをすることもあります。
エナメル質形成不全は、遺伝性のものや母子の病気によるものですと防ぐことは困難ですが、1~2本の永久歯に限定して発生する場合はお子さんの虫歯の進行や歯の外傷によるものが主な原因なので、乳歯の虫歯をつくらない・虫歯を放置しない、歯をぶつけないように気をつけることで予防することは可能です。
お口の定期的な管理、早期発見早期対応のためにぜひ、歯科医院の定期健診を受診していただくようお願いいたします。
あなたのお口の機能は「低下」していませんか?
皆さんは「口腔機能低下症」についてご存知でしょうか?
おそらくこの単語を見てピンとくる方はほとんどいないと思います。
平易に言うならば「あなたのお口の中の機能は低下していませんか?」ということになります。
2019年より歯科保険制度で「口腔機能低下症」という項目が追加されました。
オーラルフレイルという言葉が叫ばれて久しい中、実際に国の歯科保険制度が動き始めたその一歩であり
いいじま歯科クリニックはじめ、予防に力を入れている全国の歯科医院では非常にインパクト強く捉えています。
今日は実際に口腔機能低下症はどういう検査をし、何が認められたらお口の機能が低下している、となるのかを少しご紹介します。
口腔機能低下症はその症状が疑わしい方に健康保険内で検査を行うことができます。
「年齢(50歳以上)」と「これまでにかかった病気(脳卒中や心筋梗塞など)」を患者さんに確認し
どちらかの条件を満たせば健康保険の適応となります。詳しくは歯科医院のスタッフにお伺いください。
7つの検査を行い、3項目以上の項目で引っかかった場合、口腔機能が低下していると判断されます。
①口腔衛生状態・・・舌の上の汚れの付き具合を専用の指標で確認します。
②口腔乾燥・・・お口の中の乾き具合を専用の機械で測定します。
③咬合力低下・・・残存歯(残っている歯)の本数を数えます。(20本以下ならチェックです)
④舌口唇機能・・・ぱぱぱ/たたた/かかか/を10秒間でできるだけ早く発音してもらい回数を数えます。
(それぞれ60回以下なら異常値です)
⑤低舌圧・・・舌の筋力を専用の機械で測定します。
⑥咀嚼機能・・・グミを噛んでもらいどれだけ噛み切れたかを機械で測定します。
⑦嚥下機能・・・アンケートを書いてもらい評価します。
どうでしょうか?中には今この場でも行うことができる検査があるので気になった方は行ってみてください。
口腔機能が低下していると判断された場合は低下が認められた項目ごとに専用の体操を行い
定期的に再検査しながら機能が上がってきたかを確認します。
以下にかんたんな体操の例をあげます。画像と一緒にやってみましょう。

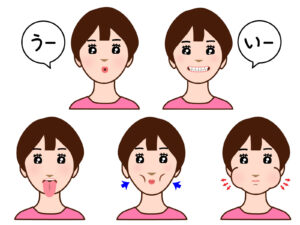
○パタカラ体操
「ぱ」「た」」「か」「ら」それぞれ4つの繰り返してはっきり発音してみましょう
お顔全体を動かすイメージで20往復してみましょう。
○あいうべ体操(とも言われるものです。画像は少し違います)
「いー」「うー」「べー(ベロを出す)」「頬を吸う」「頬を膨らます」
5つの運動を繰り返ししましょう。15往復くらいすると良い運動になります。
お口の中の機能、口腔機能低下症について気になりませたらぜひともスタッフに一声お声がけください