子どもの「口」が全身の未来を決める?
こんにちは。
最近、学校や保育園で「手をつかずに顔から転んでしまう子」や、「まっすぐ立っていられない子」が増えていると感じたことはありませんか?
実は、こうした子どもたちの運動能力の低下や姿勢の悪さは、単なる運動不足ではなく、「お口の成長不足」**と深く関係していることがわかってきています。
本記事では、現代の子どもたちの口腔発育の現状と、全身の健康に与える影響についてお伝えしていきます。
今、子どもたちの体に起きている「異変」
現代では、
片脚立ちで5秒以上ふらつく / かかとをつけたまま、しゃがみ込めない / 肩が垂直に上がらない / 前屈で指が床につかない といった何らかの運動器機能不全を有している子供が急増しています。
歯科の現場でも、以前よりも「転倒して前歯を打撲した/折れた/唇から血が出る」という理由で来院する子が増えており、その多くが「手をつくより先に顔から転んでしまう」からです。これは、足の指が浮いてしまう「浮き指」の状態により身体のバランスが取れなくなっていることが一因と考えられています。

「噛まない食事」と「口呼吸」
なぜ、子どもたちの体が変わってしまったのでしょうか。その大きな原因は、現代のライフスタイルの変化にあります。
①咀嚼回数の劇的な減少
1回の食事時の咀嚼回数が弥生時代と現代で激減しているというデータがあります。現代の食物の加工技術がすすみ、柔らかい食べ物が増えたことで、顎を育てるための「噛む刺激」が圧倒的に不足しているのです。
②「お口ぽかん」と口呼吸の罠
常に口が開いている「お口ぽかん」の状態は、口呼吸のサインです。
鼻呼吸であれば副鼻腔で空気が温められ加湿されますが、口呼吸では乾いた冷たい空気が直接肺に入り、感染症やアレルギーも引き起こしやすくなります。さらに、口呼吸の子は「舌の位置が下がっている(低位舌)」ことが多く、これが顎の横幅を広げる力を弱め、歯並びを悪くする直接的な原因となります。

顎の成長不足が「全身の成長不足」を招く
人の身体の成長には方向性があり、「頭部(顎)→ 胴体 → 手足のつけね → 手足の先」という順番で進みます。
つまり、「顎・頭部の成長が不足する」ことは、そのまま「全身の成長不足」に直結するのです。 顎が正しく発達しないと、以下のような連鎖が起こります。
①口腔容積が狭くなる(歯並びが悪くなる)
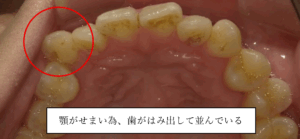
②鼻腔(鼻の通り道)が狭くなる(鼻詰まり、口呼吸の定着)
③睡眠時の酸素供給が不足する(睡眠の質の低下)
④脳の発達や姿勢・呼吸機能へ影響する
「成長の臨界期」を逃さない:3歳〜6歳のチャンス
子どもの発育には「臨界期」と呼ばれる、特定の刺激に対して最も効率よく成長する期間限定のチャンスがあります。上顎骨を含む脳や神経系の成長は、3歳で大人の約80%、6歳で約90%が完了します。つまり、歯並びや顎の形、ひいては全身の骨格や呼吸の土台を整えるには、3歳から6歳までの時期に適切な刺激を与えることが極めて重要なのです。
子どもの頃の口腔発育不全をそのままにして成人期を迎えると、単に「歯並びが悪い」だけでは済まない多くのトラブルを引き起こす可能性があります。
まとめ:子どもの未来を守るために
現代の子どもたちを取り巻く環境は、意識しなければ「正しく育つこと」が難しい状況にあります。
私たちが今、子どもたちのためにできる対策はシンプルですが強力です。
「よく噛むこと」:手づかみ食べなどで口や舌、全身に刺激を与え、顎を育てる。
「質の良い睡眠」:鼻呼吸を促し、睡眠中の脳に十分な酸素を届ける。
これらを「成長の臨界期」である幼児期のうちに習慣化させておくことが、一生の健康を守ることになります。
お子さんの「お口ぽかん」や「猫背」、「歯の隙間のなさ」に気づいたら、それは身体からのSOSかもしれません。早めに専門の歯科医院へ相談し、成長をサポートするアプローチを検討してみてはいかがでしょうか。
歯周病と糖尿病は“お互いに悪影響”を与える病気です🔥
こんにちは。歯科医師の大藤です。
今回は歯周病と糖尿病との関連性に関しての記事を書こうと思います。
最初にお伝えしたいのが、歯周病と糖尿病は「相互に悪化させ合う」関係にあるということです。
歯周病と糖尿病は、一見すると別の病気のように思われますが、現在では互いに影響を及ぼし合う「双方向性疾患」として広く知られています。歯科と内科の両方で重要視されているテーマです。
歯周病は、歯周ポケット内で細菌感染が持続し、慢性的な炎症が続いている状態です。この炎症により、体内ではTNF-αやIL-6などの炎症性サイトカインが増加します。これらはインスリンの働きを低下させ、インスリン抵抗性を高めることで血糖コントロールを悪化させることが分かっています。
つまり、歯周病が進行すると、糖尿病の管理が難しくなる可能性があるのです。
一方で、糖尿病の方は高血糖状態が続くことで免疫機能が低下し、歯周組織の修復力も落ちます。その結果、歯周病が発症しやすく、さらに重症化しやすくなります。歯周病が「糖尿病の第6の合併症」と呼ばれる理由はここにあります。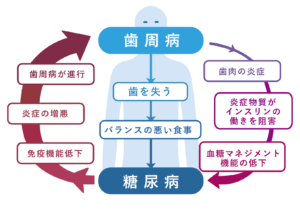

また近年では、歯周治療を行うことでHbA1cが改善する可能性も報告されており、口腔内の炎症をコントロールすることが全身の代謝状態にも影響することが示唆されています。
特に2型糖尿病において、歯周病治療により炎症性サイトカインであるTNF-αの減少によりHbA1c値
の改善や炎症マーカーのCRP値が低下することがあるという事が報告されています。
これは、歯周病治療により糖尿病がよくなる可能性があることを示しています。
また、日本糖尿病学会では、糖尿病診療に際して「歯周治療は血糖コントロールの改善に有効か?」という診療上の疑問に対して、「2型糖尿病では歯周治療により血糖が改善する可能性があり推奨される」とし、糖尿病治療において強く推奨する(推奨グレードA)と述べています。
これ以外にも、「糖尿病は歯周病の発症や進行に影響を及ぼすか?」「糖尿病治療は歯周病の改善に有効か?」の疑問に対して、「2型糖尿病患者ではHbA1c6.5%以上になると、歯周炎の発症や、歯槽骨吸収の進行のリスクが高まる」「糖尿病治療により歯周組織の炎症は改善する事がある」とし、歯周病治療、糖尿病治療の双方向からの治療により双方向への治療の有効性を述べています。
糖尿病診療ガイドライン2019より

歯周病治療というと「歯石を取る」「外科処置をする」といったイメージを持たれる方も多いですが、現在は治療の考え方も変化しています。
歯周病の本質は「歯周ポケット内の細菌叢の乱れ」であり、細菌環境をコントロールする低侵襲の治療が重視されるようになってきました。
たとえば、
・原因菌にアプローチする歯周内科的な考え方(歯周内科治療)
・薬剤や光を活用した殺菌アプローチ
・バイオフィルムの管理を中心としたメインテナンス
など、身体への負担を抑えながら炎症をコントロールしていく方法が広がっています。
歯周病は「治して終わり」ではなく、「炎症を管理し続ける病気」です。特に糖尿病をお持ちの方、血糖値が気になる方にとっては、お口の状態を整えることが全身の健康管理の一部になります。
当院では、できるだけ侵襲を抑えながら歯周環境を改善していく治療(歯周内科治療)と、再発を防ぐための継続的な管理(サポーティブペリオドンタルセラピー;SPT)に力を入れています。
歯ぐきの出血や腫れ、口の中の違和感など、小さなサインがある場合は早めにご相談ください。
お口の炎症を整えることが、全身の健康を守る第一歩になるかもしれません。
最後まで読んで頂きありがとうございます。
「歯を削らない虫歯治療」って本当にできるの?
みなさんこんにちは。いいじま歯科クリニック勤務医の劉です。
今回は、インターネットなどで話題になることのある「歯を削らない虫歯治療」について、できるだけわかりやすく整理してお話しします。
-
虫歯治療=削る、はなぜ?
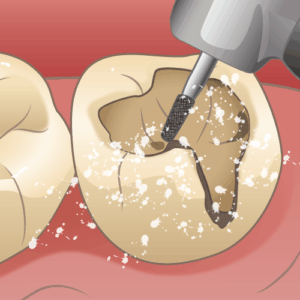
虫歯は、歯の中に入り込んだ細菌が出す酸で歯が溶けていく病気です。進行してしまった部分は、基本的に“病気の部分を取り除いて形を回復する”必要があります。
もちろん、歯はできるだけ削らないほうが良いものです。最近の虫歯治療は「必要最小限だけを削る(歯を守る)」方向へ進んでいます(Minimal Intervention Dentistry:MID という考え方です)。
ただし、「まったく削らずに、進行した虫歯が元どおり治る」かのような表現には注意が必要です。
-
よく聞く「ドックベストセメント」とは?

「ドックベストセメント(Doc’s Best Cement / Doc’s Best Copper Cement)」という材料や、それを使った治療法が「削らない虫歯治療」として紹介されることがあります。
材料の主成分としては酸化亜鉛などが挙げられ、銅イオンによる殺菌作用や、歯を硬くする(再石灰化)作用が期待できる、と説明されることがあります。
-
日本では“未承認”の材料です
まず大事なポイントとして、ドックベストセメントは日本の薬機法(医薬品医療機器等法)で承認されていない材料だと、日本歯科保存学会が明確に述べています(2025年3月19日公表)。
つまり、日本国内の制度上は、材料として国の承認を受けていない位置づけになります。
-
学会の見解(2025年3月19日)
日本歯科保存学会は「ドックベストセメントについての見解(要旨)」の中で、次の点を示しています。
・薬機法で承認されていない
・安全性と有効性について、高いレベルの科学的根拠が示されていない
・学会が推奨する虫歯治療として容認することは難しい
要するに、「現時点では、効果や安全性を十分に裏づけるデータが整っておらず、学会として推奨はできない」という立場です。
-
どうしても“削らない”治療を検討している方へ:確認したいこと

もし、ドックベストセメント等の「削らない治療」を提案されたり、検討したりしている場合は、次の点を必ず確認してください。
1) どんな状態の虫歯が対象なのか(初期虫歯なのか、深い虫歯なのか)
2) 治療後に「中がどうなったか」をどう評価するのか(再評価の方法・通院回数)
3) うまくいかなかった場合の対応(追加治療の方針、費用、保証の考え方)
4) 代替案(MIDに基づく一般的な保存的治療、段階的に進める治療など)があるか
治療は“やったら終わり”ではありません。とくに深い虫歯では、痛みがなくても内部で進行していることがあります。納得できる説明があるかどうかがとても重要です。
-
結局いちばん大切なのは「予防」と「早期発見」
虫歯は早い段階で見つければ、削る量を最小限にできます。日々の歯みがき・フッ化物(フッ素)・食生活の見直しに加えて、定期的な健診で早期発見につなげましょう。
気になることがあれば、ぜひスタッフまでお気軽にご相談ください。
ではまた次回の記事でお会いしましょう。
目立ちにくくて快適マウスピース矯正について
皆さんこんにちは。いいじま歯科クリニックで勤務医をしております渡部です。
本日は、歯の基礎知識ということで『目立たない矯正治療 インビザライン矯正』についてお話していきます。
皆さん、矯正治療というとどのような治療を思い浮かべますでしょうか?
歯の表面に金属や針金をつけて歯を動かしていく「ワイヤー矯正」を思い浮かべる方が多いのではないかと思います。
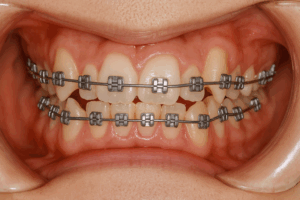
もちろん、ワイヤー矯正は現在でも広く行われており、医学的根拠に基づいた確立された治療法であることは間違いありません。
ただ、近年では透明なマウスピースを用いた矯正治療が注目され、主流になりつつあります。
日本国内で広まり始めたのは、私が学生の頃ですので、ここ7~8年の話でしょうか。
当時は、「本当にマウスピースで歯が動くのか?」「ワイヤー矯正と比べると効果が劣るのでは?」といった懐疑的な意見も多く、適応できる症例も限られていました。

しかし現在では、世界的に広く普及しており、スタンダードな治療法の一つとして確立されつつあります。
もちろん、ワイヤー矯正とマウスピース矯正にはそれぞれ得意・不得意な症例がありますが、最近ではマウスピースでもほとんどの症例に対応できるとされています。
当院では、どちらの矯正治療にも対応しておりますが、今回はマウスピース矯正の特徴とその優位性についてご紹介いたします。
まず、マウスピース矯正とは、1〜2週間ごとにマウスピースを交換し、少しずつ歯を理想的な位置に動かしていく治療法です。
マウスピースを提供するメーカーはいくつかありますが、基本的な仕組みは共通しています。
当院では、世界的に信頼されている大手「インビザライン社」のマウスピースを採用しています。
【マウスピース矯正のメリット①】
目立ちにくい点が最大の特徴です。
ワイヤー矯正は金属の装置が見えるため、見た目を気にされる方にとってはハードルが高いと感じることもあります。
一方で、マウスピース矯正は透明な装置のため、装着していてもほとんど気づかれません。
当院のスタッフ数名もマウスピース矯正を行っていますが、気づくのは非常に難しいほど自然です。
【マウスピース矯正のメリット②】
食事内容に制限がありません。
ワイヤー矯正では、装置に繊維質の食べ物が引っかかることが多く、特定の食べ物を避ける傾向があります。
一方でマウスピース矯正は、食事の際に装置を取り外せるため、矯正中でも普段通りの食事を楽しむことが可能です。
【マウスピース矯正のメリット③】
痛みが少ないことも魅力です。
矯正治療には少なからず痛みが伴いますが、マウスピース矯正はワイヤー矯正に比べて歯にかかる力が緩やかなため、痛みが比較的少ないとされています。
もちろん、全く痛みがないわけではありませんので、予めご理解ください。
【マウスピース矯正のメリット④】
治療期間が短縮される可能性があります。
マウスピース矯正は、計画的に効率よく歯に力を加えることができるため、症例によってはワイヤー矯正よりも早く治療が完了する場合があります。
ただし、実際の治療期間の差は2〜3か月程度であり、症例に適した治療方法を選択することが何よりも重要です。
このように、マウスピース矯正はワイヤー矯正と比較して多くの利点があり、非常に魅力的な治療法だと言えます。
しかしながら、注意点もございます。
【マウスピース矯正の注意点①】
装着時間が治療効果に直結します。
ワイヤー矯正は装置が常時装着されているため、患者様の協力にかかわらず歯が動いていきます。
一方、マウスピース矯正では、患者様が決められた時間(1日20時間以上)装着し、順番通りにマウスピースを交換しなければ、期待した治療効果は得られません。
そのため、自己管理が求められる治療であり、装着時間が不十分ですと治療が予定通りに進まない可能性があります。
【マウスピース矯正の注意点②】
装着中は水以外の飲食が制限されます。
マウスピースを装着したまま色のついた飲み物や糖分を含む飲料を摂取すると、虫歯やマウスピースの着色の原因になります。
そのため、飲食の際は必ずマウスピースを外していただく必要があります。
また、熱い飲み物を飲むとマウスピースが変形してしまう可能性もありますので、水以外を摂る際には必ず取り外してください。
このように、マウスピース矯正には多くの利点がありますが、患者様ご自身の協力と意識が治療成功の鍵となります。
当院では、患者様一人ひとりのライフスタイルや歯並びの状態に合わせた最適な矯正治療をご提案しております。
ご興味のある方は、ぜひお気軽にご相談ください。
最後までお読みいただき、ありがとうございました。
「ブルーラジカル」ってなに?―薬に頼らない、新しい歯周病治療のかたち―
みなさんこんにちは。歯科医師の大藤です。
みなさんは、「ブルーラジカル」という言葉を聞いたことがありますか?
最近、テレビ報道でも話題のブルーラジカル。一部の歯科医院で導入されはじめている、歯周病に対する新しい治療技術のことを指します。
聞き慣れない言葉かもしれませんが、実はとても安心・安全、そして画期的な方法です。
今回はこの「ブルーラジカル」について、お話していこうと思います。
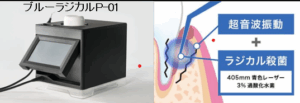
【世界初】歯周病治療器が日本で初承認 99.99%菌が死滅する? 開発者が解説【めざまし8ニュース】ブルーラジカルP-01
ブルーラジカルとは、特別な光(青色のLED)と専用の薬液により、お口の中の細菌を安全に除去する治療法です。
むし歯や歯周病の原因となる菌を、薬や抗生物質を使わずに除菌できる点が大きな特徴です。
「ブルー」は光の色、「ラジカル」は活性酸素のことで、この2つの組み合わせにより細菌をピンポイントで攻撃します。
◆ 歯周病治療には「限界」がある?
歯周病は、歯ぐきの腫れや出血、口臭の原因となるだけでなく、放っておくと歯を支える骨が溶けてしまい、歯が抜けてしまうこともある恐ろしい病気です。
現在の標準的な治療では、
・スケーリング(歯石除去)
・ルートプレーニング(根面の滑沢化)
・外科処置(フラップ手術)
・抗生物質の投与
などが行われますが、これらの方法にも限界があります。
とくに「歯周ポケットの奥深く」や「根分岐部」は、器具が届きにくく、完全に取りきれないこともあります。
◆ そこで登場、「ブルーラジカル」
このような課題を解決するために開発されたのが、「ブルーラジカル(Blue Radical)」という新しい治療機器です。

ブルーラジカルは、青色のレーザー光と過酸化水素水(専用薬液)を同時に患部へ作用させ、化学反応によって発生する“活性酸素”の力で細菌を殺菌する技術です。
簡単に言えば、「手の届かないところの細菌を、光と水の力で安全に除菌する」
という、薬に頼らない低侵襲(からだにやさしい)治療法なのです。
ブルーラジカルには、以下のメリットがあります。
・青色光と薬液の化学反応で、歯周ポケット奥深くの歯周病菌にも作用
・外科処置なしで、より低侵襲に治療できる
・抗生物質を使わないため、耐性菌やアレルギーのリスクが低い
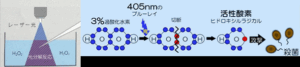
◆ ブルーラジカルの治療の流れ
治療はシンプルです:
・専用のハンドピースで、過酸化水素水を噴出しながら青色レーザーを患歯に照射します
・薬液と光が反応して、瞬時に「ヒドロキシルラジカル」という強力な活性酸素が発生
・その場で細菌やバイオフィルムを破壊・除去
・歯ぐきや歯のまわりを非侵襲的に殺菌・洗浄できる
安全で体にやさしい治療法です。この治療法は薬や抗生物質を使わず、可視光を利用するため、人体への影響も少なく、アレルギーや耐性菌の心配がほとんどありません。
◆ 抗生物質を使わない=未来の医療へ
これまでの治療では、抗生物質を使うことがスタンダードでしたが、近年では「耐性菌(抗生物質が効かなくなる菌)」の問題も懸念されています。
ブルーラジカルは、
・薬を使わずに殺菌できる
・アレルギーの心配が少ない
・再発リスクを下げる効果が期待できる
といった点から、安全性・持続性・効果のバランスが取れた“次世代の歯周病治療”として注目されています。
◆ 開発者は東北大学の菅野太郎教授
このブルーラジカルを開発したのは、東北大学大学院歯学研究科の菅野太郎教授です。
補綴学を専門とする先生ですが、「感染を制御できなければ、どんな補綴治療も意味をなさない」という考えから、10年以上にわたりこの技術の研究・開発に取り組んできました。
2023年には厚労省から医療機器としての正式な承認を取得し、2024年から全国の歯科医院での使用が本格的にスタートしました。
この技術は歯周病・根管治療・インプラント周囲炎など、多くの難治性疾患に応用可能であり、今後の歯科治療の未来を切り拓く技術といえるでしょう。
◆ どんな方におすすめ?
ブルーラジカルは、以下のような方におすすめです:
・歯周病がなかなか治らない
・何度も再発を繰り返している
・抜歯や外科手術はなるべく避けたい
・根の治療が長引いている
・インプラントのまわりが腫れている
・抗生物質にアレルギーがある
「どうせ治らない」「また再発する」とあきらめかけていた方にも、新たな可能性を提供できる治療法です。
◆ まとめ
ブルーラジカルは、「削る」「抜く」から「守る」「残す」治療へと、歯科医療の考え方を大きく変える新しい技術です。
体にやさしく、再発を防ぐ可能性を秘めたこの治療法は、今後メディアを通して益々注目されていくことと思います。
今回、私はブルーラジカルに関するセミナーを受講し、最先端の治療法について学ぶ機会を得ました。
現在、当院ではまだこの機器は導入しておりませんが、患者さんにも最新の医療情報をお届けしたいという思いから、本記事を執筆いたしました。
なお、ブルーラジカル治療は**保険適用外(自由診療)**となるため、治療を受ける際には費用や内容について歯科医院での説明を受けることが必要です。
今後も、より良い医療を提供できるよう、私たち自身も学びを深めてまいります。
最後までお読みいただき、ありがとうございました。
失活歯のホワイトニング ウォーキングブリーチとは?
歯の変色に対して歯科で行う治療法として、多くの人は「ホワイトニング」を思い浮かべると思います。しかし、通常のホワイトニングでは効果が得られないこともあります。その代表例が、「失活歯(しっかつし)」と呼ばれる神経を抜いた歯です。
このような歯の変色を改善するための処置がウォーキングブリーチ法です。
失活歯は、根の治療後でも時間の経過とともに色がくすみ、黄褐色や灰色に変化することがあります。これは、血液やたんぱく質の残留物が内部にたまり、変色を引き起こすためです。
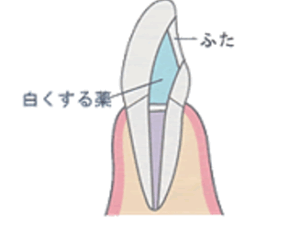
ウォーキングブリーチ法は【神経を抜いた歯の内部に漂白剤を入れて、内側から白くする】ホワイトニング方法です。
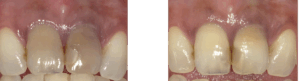
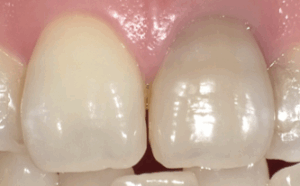 変色した失活歯(右)。右側の歯だけ、暗く変色しています。
変色した失活歯(右)。右側の歯だけ、暗く変色しています。
一般的なホワイトニングは歯の表面の着色に作用するため、失活歯のような内部からの変色には効果が薄いです。そこで、歯の中に漂白剤を封入し、数日〜1週間かけて白くしていくウォーキングブリーチ法が適応されます。
当院でも取り扱っている治療です。
こんな人におすすめです
①過去に神経を抜いた前歯が、灰色や黄土色に変色してきた
②写真や会話で、前歯の色が気になって笑いにくい
③かぶせものみたいに歯を削られることに抵抗がある・あまり歯を削られたくない
ウォーキングブリーチ法の治療手順
※当院での流れです
⒈診断・カウンセリング
まずはレントゲンや視診により、根管治療がきちんとされているか、歯の状態を確認します。次に、カウンセリングにて、料金や術式をお伝えし、希望の色味を聞くなど相談を行い、ウォーキングブリーチを希望されるか決めていただきます。
⒉漂白剤の注入
歯の裏側の一部を削り、漂白剤(過ホウ酸ナトリウムなど)を入れて仮の蓋をします。
⒊待機期間(約1週間)
薬が数日をかけて、作用していきます。
一週間ごとに来院していただき、都度色味の変化や疼痛などの症状が出ていないか確認し、漂白剤を交換します。だいたい、3回繰り返します。
4.最終封鎖
最終的に、漂白剤を除去しレジン充填で密閉し、終了です。
メリット
①歯をほとんど削らずに白くできる
被せ物のように歯を大きく削らなくても審美回復が可能です。
②自然な仕上がり
漂白によって元の歯の色調が回復するため、周囲の歯とのなじみも良好です。
③コストを抑えられる
セラミック治療などと比べると、費用が抑えられることが多いです。
デメリット
①再変色することもある
時間が経つと再び変色することがあります。
②歯の強度に影響を与えることがある
薬剤の影響で、まれに歯の強度が下がることがあります。
③適応の条件が通常のホワイトニングよりも難しい
人工的な詰め物を白くすることはできないため、詰め物が入っていて歯冠の歯質がほとんど残っていない歯では効果はあまりありません。また、歯の内部に漂白剤をいれる治療のため、神経のある生活歯に利用することはできません。
さいごに
ウォーキングブリーチ法は失活歯の変色に対して【できるだけ歯を削らずに見た目を改善したい】という方にとって、有効な選択肢です。処置回数は少なく、比較的短期間で効果を実感できることも魅力です。
気になる方は、ご相談ください。
最後まで読んでいただきありがとございました。